درمان قطعی زخم دیابتی ، راهکارهای طلایی پیشگیری از قطع عضو
اگر شما یا عزیزانتان با زخم دیابتی مواجه شدهاید، اولین نکتهای که باید بدانید این است که این مشکل کاملاً قابل درمان است. زخم دیابتی در ۱۵ درصد افراد مبتلا به دیابت رخ میدهد و با تشخیص زودهنگام، ۹۰ درصد موارد با موفقیت درمان میشوند. در این مقاله، تمام روشهای مؤثر درمانی، از درمانهای پزشکی گرفته تا مراقبتهای خانگی را به زبان ساده توضیح میدهیم و به شما نشان میدهیم چگونه میتوانید با کمترین هزینه و عوارض، زخم دیابتی را درمان کنید. پس با ما همراه باشید تا مسیر درمان را گام به گام طی کنیم.
فهرست عناوین
زخم پای دیابتی چیست؟
زخم دیابتی یکی از عوارض پیچیده دیابت است که معمولاً در پاها بروز میکند. تصور کنید که زخمی که در افراد عادی ظرف چند روز بهبود مییابد، در بیماران دیابتی ممکن است ماهها طول بکشد. این زخمها زمانی ایجاد میشوند که قند خون بالا به تدریج عروق خونی و اعصاب محیطی را آسیب میزند. زخمهای دیابتی به سه دسته اصلی تقسیم میشوند: نوروپاتیک (ناشی از آسیب اعصاب)، ایسکمیک (ناشی از کاهش خونرسانی) و زخمهای ترکیبی. علائم هشداردهنده شامل تغییر رنگ پوست، تورم، قرمزی، احساس گرما در ناحیه زخم و در موارد پیشرفته، ترشحات بدبو و تغییر رنگ بافت است. عوامل متعددی در ایجاد زخم دیابتی نقش دارند: کنترل نامناسب قند خون، کاهش حس درد و فشار (نوروپاتی دیابتی)، اختلال در گردش خون محیطی، فشار مداوم ناشی از کفش نامناسب و مهمتر از همه، تأخیر در تشخیص و درمان آسیبهای جزئی پوستی. خوشبختانه، با تشخیص زودهنگام و رعایت اصول درمانی، ۸۰ درصد زخمهای دیابتی قابل پیشگیری هستند. کنترل منظم قند خون، معاینه روزانه پاها، استفاده از کفش مناسب و مراجعه فوری به پزشک در صورت مشاهده هرگونه زخم یا تغییر رنگ پوست، کلید پیشگیری از این عارضه جدی است.
چه کسانی بیشتر در معرض خطر زخم دیابتی هستند؟
قند خون کنترل نشده، مانند شمشیر دولبهای است که میتواند به تدریج سیستم دفاعی بدن را تضعیف کند. بیمارانی که بیش از ۱۰ سال با دیابت زندگی کردهاند، قند خون ناشتای بالای ۱۸۰ دارند یا هموگلوبین A1C آنها بیشتر از ۷.۵ است، در خط مقدم خطر قرار دارند.
گروههای پرخطر شامل افراد مسن (بالای ۶۵ سال)، افراد سیگاری، بیماران مبتلا به فشار خون بالا و کسانی که سابقه زخم دیابتی یا قطع عضو دارند، میشوند. چاقی و کمتحرکی نیز خطر را دو برابر میکند.
نشانههای هشداردهنده را جدی بگیرید: تغییر رنگ پوست پا به قرمز یا سیاه، پوست خشک و ترک خورده، کاهش حس لمس و درد، تورم غیرعادی و زخمهایی که بیش از ۴۸ ساعت بهبود نمییابند، زنگ خطر جدی هستند.
جالب است بدانید که مطالعات نشان میدهد ۴۰ درصد بیماران دیابتی که به طور منظم پاهای خود را معاینه میکنند و کفش مناسب میپوشند، هرگز دچار زخم دیابتی نمیشوند. بنابراین با رعایت نکات پیشگیرانه و کنترل منظم قند خون، میتوانید خطر ابتلا به زخم دیابتی را به حداقل برسانید.
به یاد داشته باشید: پیشگیری همیشه آسانتر و کمهزینهتر از درمان است. مراقبت روزانه از پاها و مراجعه منظم به پزشک، بهترین سپر دفاعی شما در برابر زخم دیابتی است.

روشهای تشخیص زخم پای دیابتی
تشخیص زخم دیابتی یک فرآیند چند مرحلهای است که با معاینات دقیق بالینی آغاز میشود. پزشک متخصص با استفاده از مونوفیلامان ۱۰ گرمی، حس پا را بررسی کرده و با دستگاه داپلر، جریان خون را اندازهگیری میکند.
شاخص مهم ABI (نسبت فشار خون مچ پا به بازو) باید بین ۰.۹ تا ۱.۳ باشد. آزمایشات تشخیصی شامل بررسی قند خون ناشتا، هموگلوبین A1C، شمارش کامل سلولهای خونی (CBC) و کشت زخم است.
در صورت وجود عفونت، انجام آنتیبیوگرام برای انتخاب آنتیبیوتیک مناسب ضروری است. تصویربرداریهای پیشرفته نقش حیاتی در تشخیص عمق و وسعت زخم دارند.
MRI میتواند قدرت تشخیص عفونت استخوان را تا ۹۰ درصد افزایش دهد. رادیوگرافی ساده برای بررسی تغییرات استخوانی و سونوگرافی داپلر برای ارزیابی جریان خون به کار میرود.
جالب است بدانید که امروزه فناوریهای نوین مانند ترموگرافی دیجیتال و اسکن فلورسنت، قادرند زخمهای دیابتی را حتی قبل از بروز علائم ظاهری شناسایی کنند.
هر چه تشخیص سریعتر انجام شود، شانس درمان موفق بالاتر خواهد بود. به همین دلیل، توصیه میشود افراد دیابتی حداقل هر ۶ ماه یکبار معاینات پیشگیرانه را انجام دهند.
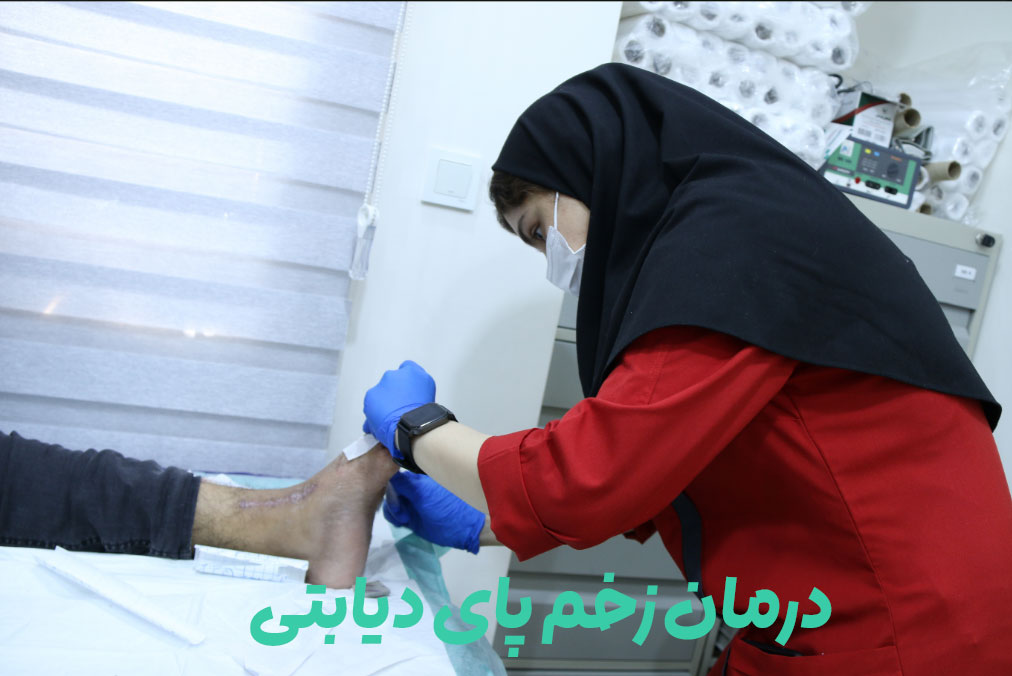
روشهای نوین درمان زخم دیابتی
درمان زخم پای دیابتی با پیشرفتهای شگفتانگیز علم پزشکی به مرحله جدیدی وارد شده است. سلولدرمانی با استفاده از سلولهای بنیادی مزانشیمی که از مغز استخوان یا بافت چربی بیمار گرفته میشوند، میتواند سرعت ترمیم زخم را تا ۷۰ درصد افزایش دهد.
این سلولها با ترشح فاکتورهای رشد و تحریک رگزایی، روند بهبود را تسریع میکنند. اکسیژندرمانی هایپرباریک (HBOT) با افزایش اکسیژنرسانی به بافتهای آسیبدیده تأثیر شگرفی دارد.
بیمار در محفظهای با فشار ۲ تا ۳ برابر فشار جو قرار میگیرد و اکسیژن خالص دریافت میکند. این روش میتواند خطر قطع عضو را تا ۸۵ درصد کاهش دهد.
فناوریهای پیشرفته مانند پانسمانهای هوشمند نانویی که حاوی نقره و عسل مانوکا هستند، با خاصیت ضدمیکروبی قوی، محیط ایدهآل برای ترمیم زخم فراهم میکنند.
همچنین، استفاده از دستگاههای VAC (وکیومتراپی) با ایجاد فشار منفی موضعی، ورم را کاهش داده و جریان خون را بهبود میبخشد.
جالب است بدانید که پرینترهای سهبعدی زیستی امروزه قادرند با استفاده از سلولهای بیمار، پوست مصنوعی تولید کنند که احتمال پسزدگی در آن تقریباً صفر است. این روشهای نوین امید تازهای برای بیماران مبتلا به زخمهای مزمن دیابتی به ارمغان آوردهاند.
درمانهای خانگی و طب سنتی
طب سنتی به عنوان یک منبع غنی از روشهای طبیعی، میتواند به بهبود زخم دیابتی کمک کند. عسل مانوکا به دلیل خواص آنتیباکتریال و اسموتیک خود، محیطی نامناسب برای رشد باکتریها فراهم میآورد.
تحقیقات بالینی نشان میدهد که استفاده موضعی از عسل طبیعی میتواند سرعت بهبود زخم را تا ۴۰ درصد افزایش دهد. گیاهان دارویی مانند بابونه، صبر زرد (آلوئهورا) و زردچوبه با خواص ضدالتهابی و آنتیاکسیدانی خود، در ترمیم بافت نقش بسزایی دارند.
ژل تازه آلوئهورا که حاوی گلوکومانان و ویتامینهای C و E است، میتواند روند بهبود را تسریع کند. مکملهای غذایی ضروری شامل ویتامین D3 (۲۰۰۰-۴۰۰۰ واحد روزانه)، زینک (۱۵-۳۰ میلیگرم) و ویتامین C (۱۰۰۰ میلیگرم) هستند.
همچنین، امگا-۳ (۲-۳ گرم روزانه) به دلیل خاصیت ضدالتهابیاش، میتواند به کاهش التهاب سیستمیک کمک کند. نکته مهم: این درمانهای طبیعی باید در کنار درمانهای پزشکی استاندارد و تحت نظر متخصص مورد استفاده قرار گیرند.
مطالعات نشان میدهد که ترکیب هوشمندانه طب سنتی و مدرن میتواند احتمال موفقیت درمان را تا ۷۵ درصد افزایش دهد. همیشه قبل از استفاده از هر درمان خانگی، با پزشک معالج مشورت کنید.
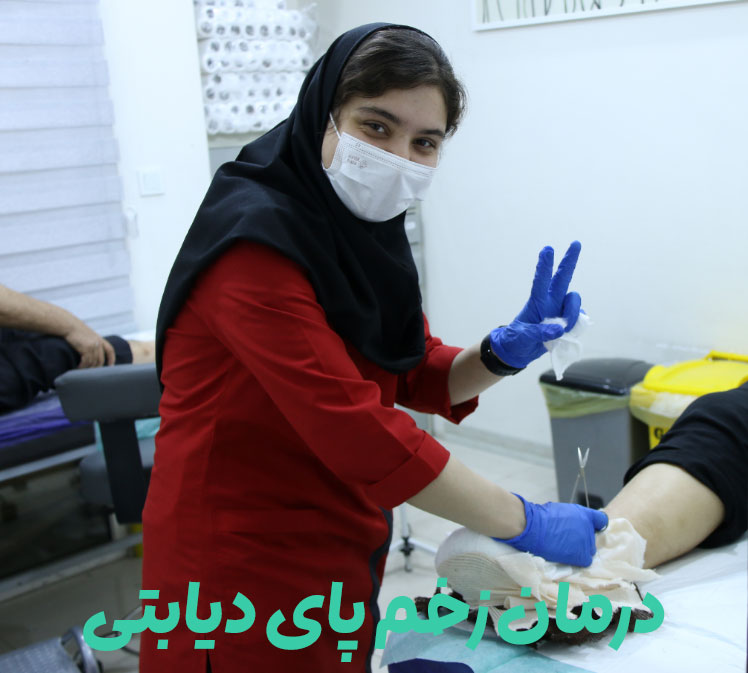
مراقبتهای روزانه از زخم پای دیابتی
شستشو و ضدعفونی صحیح زخم دیابتی، مهمترین مرحله در روند بهبود است. ابتدا دستها را با صابون آنتیباکتریال بشویید. زخم را به آرامی با سرم نرمال سالین استریل (دمای ۳۷ درجه) شستشو دهید.
از محلولهای ضدعفونیکننده حاوی بتادین رقیق شده (۱٪) یا کلرهگزیدین استفاده کنید. هرگز از آب اکسیژنه قوی استفاده نکنید زیرا به بافتهای سالم آسیب میزند.
تعویض پانسمان باید در شرایط استریل و طبق یک برنامه زمانی مشخص (معمولاً هر ۲۴-۴۸ ساعت) انجام شود. از پانسمانهای مرطوبکننده هیدروکلوئید یا آلژینات کلسیم استفاده کنید که محیط ایدهآل برای ترمیم زخم را فراهم میکنند و تا ۷۲ ساعت قابل استفاده هستند.
مراقبتهای ویژه شامل کنترل دقیق قند خون (زیر ۱۴۰ ناشتا)، استراحت کافی و کاهش فشار روی ناحیه زخم است. استفاده از کفشهای طبی مخصوص و جورابهای نخی بدون درز ضروری است.
روزانه پاها را از نظر تغییرات رنگ، تورم یا بوی نامطبوع بررسی کنید. جالب است بدانید، مطالعات نشان میدهد بیمارانی که پروتکل مراقبتی را به درستی رعایت میکنند، ۹۰ درصد کمتر دچار عوارض جدی میشوند. مشورت منظم با تیم درمان و گزارش هرگونه تغییر در وضعیت زخم، کلید موفقیت در درمان است.
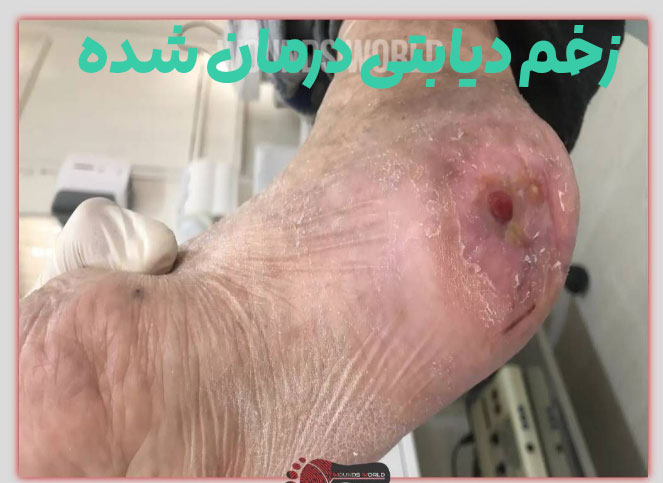
عوارض عدم درمان زخم دیابتی
عدم درمان به موقع زخم دیابتی میتواند عواقب جدی و جبرانناپذیری به همراه داشته باشد. آمارها نشان میدهد که ۱۵٪ از بیماران دیابتی در طول زندگی خود دچار زخم پا میشوند و متأسفانه ۸۵٪ از موارد قطع عضو در این بیماران، با یک زخم ساده آغاز میشود.
خطرناکترین عارضه، قانقاریا یا گانگرن است که به دلیل مرگ بافتی ایجاد میشود. عفونتهای کنترلنشده میتوانند به استخوانها نفوذ کرده و باعث استئومیلیت شوند و در صورت عدم درمان، ممکن است به سپسیس (عفونت خون) منجر شوند که میتواند کشنده باشد.
مطالعات نشان میدهد که ۵۰٪ از بیماران مبتلا به گانگرن، در ۵ سال اول تشخیص، جان خود را از دست میدهند. خوشبختانه، ۸۰٪ از موارد قطع عضو با مراقبتهای مناسب قابل پیشگیری هستند.
کنترل دقیق قند خون (HbA1c زیر ۷٪)، معاینه روزانه پاها، استفاده از کفش مناسب و مراجعه فوری به پزشک در صورت مشاهده هرگونه زخم یا تغییر رنگ، از مهمترین اقدامات پیشگیرانه به شمار میروند.
شاخصهای هشداردهنده شامل تغییر رنگ سیاه یا آبی، بوی نامطبوع، تب بالای ۳۸ درجه و درد شدید هستند که نیاز به مراجعه فوری به اورژانس دارند.
به یاد داشته باشیم که “پیشگیری همیشه بهتر از درمان است” و هر ساعت تأخیر در درمان میتواند عواقب جبرانناپذیری به همراه داشته باشد.

زندگی با زخم دیابتی
زندگی با زخم دیابتی، چالشی است که بسیاری از افراد مبتلا به دیابت با آن مواجه هستند. این زخمها که معمولاً در ناحیه پاها بروز میکنند، میتوانند به شدت کیفیت زندگی را تحت تأثیر قرار دهند.
اما با رعایت اصول مراقبتی و درمانی مناسب، میتوان این مشکل را به خوبی مدیریت کرد. پیشگیری، کلید اصلی در مقابله با زخمهای دیابتی است.
کنترل منظم قند خون، بازرسی روزانه پاها، استفاده از کفشهای مناسب و رعایت بهداشت، نقش بسیار مهمی در جلوگیری از بروز زخمها دارند.
در صورت مشاهده کوچکترین خراش یا تغییر در پوست پا، مراجعه فوری به پزشک ضروری است. خوشبختانه با پیشرفتهای علمی در زمینه پزشکی، روشهای نوین درمانی متعددی برای بهبود زخمهای دیابتی در دسترس است.
از پانسمانهای پیشرفته گرفته تا درمانهای بیولوژیک و اکسیژن درمانی، همه این روشها میتوانند به تسریع روند بهبود کمک کنند. زندگی با زخم دیابتی چالشبرانگیز است، اما با آگاهی و مراقبت مناسب، میتوان از عوارض جدی آن جلوگیری کرد.
فاطمه صدوقی متخصص ارشد مراقبتهای زخم و درمانهای نوین
فاطمه صدوقی متخصص ارشد مراقبتهای زخم و درمانهای نوین
تحصیلات و گواهینامههای تخصصی: • کارشناسی پرستاری – دانشگاه علوم پزشکی تهران • عضو رسمی اتحادیه مراقبت از زخم اروپا (EWMA) • گواهینامه تخصصی درمان سوختگی و زخمهای فشاری از Mölnlycke • مدرک پیشرفته چالشهای آنتیمیکروبیال و بیوفیلم در زخمهای مزمن
سوابق حرفهای: • مؤسس و مدیر کلینیک تخصصی زخم تهران – بیمارستان محب یاس (۱۴۰۲-اکنون) • مدرس ارشد کارگاههای تخصصی زخم و مراقبتهای پیشرفته (۱۴۰۱-۱۴۰۳) • متخصص وکیومتراپی و درمانهای نوین زخم • مشاور ارشد طب تسکینی و مدیریت درد – دانشگاه علوم پزشکی تهران
مهارتهای ویژه: • درمان تخصصی زخمهای دیابتی و مزمن • مدیریت پیشرفته استومی و بیاختیاری • کاربرد تکنیکهای نوین در درمان سوختگی • طراحی پروتکلهای درمانی شخصیسازی شده
عضویتهای حرفهای: • درمانگر رسمی Dermnet • عضو انجمن متخصصین زخم و سوختگی • مشاور ارشد کمیته زخم و مراقبتهای ویژه
سوالات رایج
چه زمانی باید فوراً به پزشک مراجعه کنم؟
در صورت مشاهده:
تب بالای ۳۸ درجه
قرمزی و تورم اطراف زخم
ترشحات بدبو
تغییر رنگ پوست به سیاه یا آبی
درد شدید و غیرعادی
عدم بهبود زخم پس از ۲-۳ روز
چگونه باید زخم را شستشو دهم؟
از آب ولرم و صابون ملایم استفاده کنید
از مالش شدید خودداری کنید
با دستمال تمیز به آرامی خشک کنید
از محلولهای ضدعفونی فقط با تجویز پزشک استفاده کنید
چه نوع کفشی مناسب است؟
کفش طبی گشاد با پنجه پهن
حداقل یک سانت بزرگتر از اندازه پا
بدون درز داخلی
دارای کفی نرم و قابل تعویض
آیا میتوانم ورزش کنم؟
ورزشهای بدون تحمل وزن مانند شنا مجاز است
از ورزشهای پرفشار خودداری کنید
حتماً با پزشک مشورت کنید
در صورت درد متوقف شوید
چه غذاهایی به بهبود زخم کمک میکند؟
پروتئینها: گوشت، ماهی، تخممرغ
ویتامین C: مرکبات، فلفل دلمهای
روی: آجیل و حبوبات
امگا۳: ماهیهای چرب
پرهیز از قند و شیرینی
چگونه از عفونت جلوگیری کنم؟
تعویض روزانه پانسمان
شستشوی منظم دستها
استفاده از جوراب نخی تمیز
پرهیز از خیس ماندن پا
کنترل دقیق قند خون
علائم بهبود زخم چیست؟
کاهش قرمزی و تورم
ترشحات شفاف و کم
پوست صورتی رنگ جدید
کاهش تدریجی اندازه زخم
بهبود درد
چه عواملی بهبود را کُند میکند؟
قند خون بالا
سیگار کشیدن
کمتحرکی
تغذیه نامناسب
استرس زیاد
عدم رعایت بهداشت


دیدگاه خود را ثبت کنید
تمایل دارید در گفتگو شرکت کنید؟نظری بدهید!