درمان زخم ماموپلاستی | با لیزر و روشهای نوین +بررسی قیمت
ترمیم جای زخم ماموپلاستی فرآیندی چندمرحلهای است که بر پایه بازسازی بافت، تحریک کلاژن و مراقبت منظم پس از عمل بنا شده است. موفقیت این روند وابسته به حفظ رطوبت پوست، کنترل التهاب، پیشگیری از عفونت و رعایت رژیم غذایی ترمیمی است. استفاده زودهنگام از ورق یا ژل سیلیکونی، سوتین فشاری استاندارد، ضدآفتاب مینرال و ماساژ ملایم، از اقدامات مؤثر در کاهش اسکار محسوب میشوند. درمانهای پزشکی شامل لیزر CO₂ فرکشنال، میکرونیدلینگ، تزریق PRP یا کورتون و کرمهای ترمیمی هدفمند، برای بهبود رنگ، ضخامت و بافت اسکار کاربرد دارند. پایبندی به اصول مراقبت خانگی و پیگیری منظم توسط جراح، تضمینکننده دستیابی به پوستی یکنواخت، سالم و همرنگ پس از جراحی سینه است.
فهرست عناوین

ویژه : درمان قطعی زخم دیابتی
درمان زخم ماموپلاستی
ترمیم زخم ماموپلاستی یک فرآیند علمی و مرحلهبهمرحله است که بر پایهی بازسازی بافتهای نرم و تحریک کلاژن پوست سینه انجام میشود. این ترمیم تنها به بخیه و پانسمان محدود نیست، بلکه ترکیبی از فاکتورهای زیستی، جریان خون، تغذیه سلولی و مراقبتهای منظم پس از عمل است.
پزشکان در روشهای نوین با بررسی ضخامت و رنگ پوست از لیزر فرکشنال یا کرمهای بازسازیکننده استفاده میکنند تا ظاهر طبیعی پوست حفظ شود. هدف اصلی درمان علمی کاهش ماندگاری اسکار و هماهنگی رنگ پوست جدید با بافت قدیمی است. معمولاً پس از چهار تا شش هفته، ترمیم فیزیولوژیک کامل میشود، اما برای محو رنگ صورتی یا قهوهای بخیه تا سه ماه زمان لازم است.
در این بازه، استفاده از ضدآفتابهای فیزیکی، کرمهای سیلیکونی و ماساژ منظم با ملایمت توصیه میشود. تحقیقات جدید نشان داده است مصرف تغذیه پروتئینی در کنار درمان موضعی میتواند کیفیت بافت ترمیمی را تا ۳۰ درصد بهبود دهد. این رویکرد ترکیبی در حال حاضر بهعنوان پایهی درمان علمی و مدرن زخمهای ماموپلاستی شناخته میشود.

ویژه : درمان زخم بستر در منزل
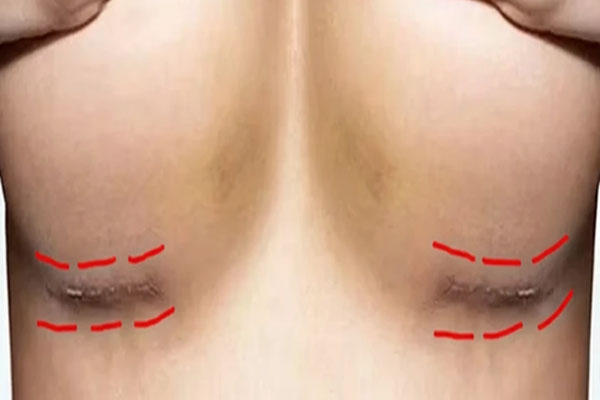
علت ایجاد اسکار بعد ماموپلاستی
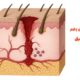
اسکار زخم ماموپلاستی نتیجهی واکنش طبیعی بدن به آسیب جراحی است. هنگامی که برش در لایههای عمقی پوست انجام میشود، رشتههای کلاژن برای حفظ استحکام محل جراحی بیشازحد تولید میشوند. این تجمع، باعث برجستگی و تغییر رنگ پوست میگردد.
برخی بیماران به دلیل زمینهی ژنتیکی یا رنگدانهی تیرهی پوستی، بیشتر در معرض تشکیل اسکارهای قرمز یا قهوهای هستند. از عوامل تشدیدکننده میتوان به کشش پوست، عفونت پس از عمل و خشکی بافت اشاره کرد. در واقع بدن برای بسته شدن سریعتر زخم، از الگوی سازماننیافتهی بافتی استفاده میکند که همین امر باعث برجایماندن بخیه میشود.
حفظ رطوبت کافی و کنترل التهاب در روزهای نخست میتواند خطر بروز اسکارهای ضخیم یا هیپرتروفیک را کاهش دهد. امروزه پزشکان با استفاده از لیزرهای کنترلشده یا چسبهای سیلیکونی میزان تولید کلاژن را تنظیم میکنند. این روشها کمک میکنند تا پوست سینه ظاهر صافتر، شفافتر و طبیعیتری پیدا کند.
تفاوت زخم سطحی و عمقی سینه
زخم سطحی سینه معمولاً محدود به لایهی اپیدرم است و در مدت کوتاهی حدود دو هفته ترمیم میشود. اما زخم عمقی، به لایههای درمیس و بافت چربی نفوذ میکند و روند بازسازی طولانیتری دارد. در زخمهای عمقی خطر عفونت، نکروز و تشکیل بافت فیبروتیک وجود دارد، درحالیکه زخمهای سطحی بیشتر باعث تغییر رنگ موقت میشوند.
شناخت تفاوت بین این دو نوع زخم برای انتخاب درمان دقیق ضروری است. پزشک براساس میزان عمق و وسعت برش تصمیم میگیرد که آیا بیمار نیاز به پانسمان فشارنده دارد، یا درمان لیزری فرکشنال مناسبتر است. در زخمهای عمقی از کرمهای حاوی سیلیکون و جلسات کربوکسیتراپی برای تحریک جریان خون استفاده میشود.
در مقابل، زخمهای سطحی اغلب با مراقبت خانگی و مرطوبسازی مداوم بهبود مییابند. با وجود این تفاوت، هر دو نوع زخم نیازمند مراقبت دقیق و پایدار هستند تا اسکار دائمی شکل نگیرد.
نقش سیستم ایمنی در ترمیم پوست
سیستم ایمنی بدن، اصلیترین مسئول آغاز فرایند ترمیم زخم ماموپلاستی است. بلافاصله پس از برش جراحی، گلبولهای سفید به محل آسیب مهاجرت کرده و باکتریها و سلولهای مرده را پاکسازی میکنند. سپس ماکروفاژها با ترشح فاکتورهای رشد، سلولهای فیبروبلاست را تحریک میکنند تا شبکهی کلاژن جدید تشکیل شود.
در شرایطی که سیستم ایمنی ضعیف یا عملکرد آن مختل باشد، روند ترمیم کند و ناقص پیش میرود. بیماران مبتلا به دیابت یا کمخونی معمولاً دیرتر بهبود مییابند، زیرا گردش خون ناکافی مانع تغذیهی سلولی میشود. تقویت ایمنی با مصرف ویتامین C، روی، پروتئین و خواب کافی به بازسازی بافت کمک میکند.
همچنین کنترل استرس، نقش مهمی در تنظیم سطح کورتیزول و تعادل هورمونی دارد. هماهنگی میان ایمنی بدن، تغذیه مناسب و درمانهای پزشکی، مسیر اصلی دستیابی به پوستی سالم و بدون اسکار محسوب میشود.
ویژه : درمان قطعی زخم عفونی
نگاهی گذرا به تعرفه درمانی
در سال ۱۴۰۴ درمان زخم ماموپلاستی در تهران بر اساس نوع و وسعت اسکار و شیوه ترمیم، هزینههای متفاوتی دارد. کلینیک زخم تهران با استفاده از لیزر CO₂ فرکشنال و ژل سیلیکون از مراکز فعال در ترمیم زخمهای پس از جراحی سینه است. این درمان به شکل غیرتهاجمی انجام میشود و هدف آن کاهش برجستگی و تغییر رنگ اسکار و بهبود ظاهر پوست است. میانگین هزینه هر جلسه حدود ۸ تا ۱۲ میلیون تومان برآورد میشود و برای زخمهای عمیقتر ممکن است تا بیش از ۳۰ میلیون تومان نیز افزایش یابد. سال ۱۴۰۴ را میتوان دوره گسترش استفاده از روشهای لیزری جدید در بازسازی زخمهای ماموپلاستی دانست.
مراقبت خانگی پس از جراحی سینه
دوره مراقبت خانگی پس از جراحی سینه، حیاتیترین بخش ترمیم زخم و جلوگیری از اسکار محسوب میشود. رعایت دمای محیط، تعویض منظم پانسمان و پرهیز از حرکات ناگهانی بازو از اصول اولیه است. در این مرحله هدف اصلی کاهش التهاب، پیشگیری از تجمع مایع زیرپوستی و تحریک طبیعی کلاژن است.
پزشکان توصیه میکنند تا دو هفته نخست از لباسهای فشرده و بدون فنر استفاده شود تا کشش روی بخیهها به حداقل برسد. تماس مستقیم آب یا تعریق زیاد در این بازه میتواند روند ترمیم را مختل کند. خوابیدن به پشت و استفاده از بالشت زاویهدار فشار وارده بر سینه را کاهش میدهد.
همچنین استفاده از کرمهای حاوی سیلیکون بعد از ترمیم سطحی زخم به محو اسکار کمک میکند. پیگیری جلسات بعد از عمل، شرط لازم برای ترمیم هماهنگ و کنترل زیبایی خطوط بخیه است.
نحوه شستوشو و پانسمان روزانه
شستوشوی زخم ماموپلاستی نیازمند دقت بالا و رعایت دقیق اصول ضدعفونی است. در روزهای اول باید از محلولهای نرمال سالین یا سرم شستوشو استفاده کرد و از تماس مستقیم شامپو یا صابون با ناحیه بخیه پرهیز نمود. پس از خشک شدن پوست با گاز استریل، پانسمان جدید بدون فشار روی زخم گذاشته میشود تا جریان هوا مختل نگردد.
استفاده از پماد آنتیبیوتیک تنها با تجویز پزشک مجاز است، زیرا استفاده خودسرانه از داروها میتواند واکنش آلرژیک ایجاد کند. در پانسمانهای روزانه، لمس ناحیه بخیه با دست غیر استریل یکی از شایعترین دلایل التهاب ثانویه است.
پس از دو هفته، بسته به وضعیت زخم، پزشک اجازه میدهد بخیهها در معرض هوای آزاد قرار گیرند. رعایت نظم زمانی در تعویض پانسمان باعث بهبود یکنواخت بافت و کاهش احتمال گوشت اضافه میشود. در نهایت، پاکیزگی مداوم پوست اطراف بخیه سرعت بازسازی سلولی را افزایش میدهد و ظاهر بهتری ایجاد میکند.
رژیم غذایی ضد التهاب زخم سینه
تغذیه درمانی در دوران ترمیم ماموپلاستی تأثیر مستقیم بر کیفیت پوست و سرعت بازسازی دارد. مصرف منابع پروتئینی مانند سفیده تخممرغ، ماهی و سویا به تشکیل فیبرهای کلاژن کمک میکند. ویتامین C، روی، و ویتامین A از مهمترین عناصر ترمیمکننده بافت بهشمار میآیند.
پرهیز از غذاهای التهابی نظیر چربیهای اشباع، قند زیاد و نوشیدنیهای کافئیندار شدت قرمزی زخم را کاهش میدهد. نوشیدن آب فراوان، حفظ رطوبت پوست را تضمین کرده و احتمال کشیدگی زخم را کم میکند.
بیماران باید مصرف میوههای آنتیاکسیداندار مانند آناناس، انبه و کیوی را افزایش دهند تا روند ترمیم تسریع شود. در صورت کمخونی یا افت انرژی، مولتیویتامینهای زیر نظر پزشک توصیه میشود.
همزمان رعایت ساعت وعده غذایی منظم موجب افزایش عملکرد سیستم ایمنی در مقابل عفونتهای سطحی میشود. این اصول تغذیهای مکمل درمانهای پزشکی هستند و به نرمی و سلامت نهایی پوست سینه کمک میکنند.
خط قرمزهای زمان ترمیم بخیهها
دوران ترمیم بخیههای ماموپلاستی دارای محدودیتهای مشخص و غیرقابل چشمپوشی است. در دو هفته اول نباید به هیچ عنوان فعالیتهای سنگین، ورزش یا بلندکردن اشیاء بیش از سه کیلوگرم انجام شود.
تعریق یا تماس مستقیم آب گرم با بخیه میتواند التهاب و باز شدن زخم را به دنبال داشته باشد. هرگونه تورم غیرطبیعی، ترشح زرد یا بوی نامطبوع از هشدارهای اولیه عفونت است و باید فوراً به پزشک گزارش شود. در این دوره، خاراندن یا کندن دلمهها باعث ایجاد اسکار برجسته خواهد شد.
استفاده از کمپرس گرم یا سرد بدون نظر پزشک به دلیل تغییر جریان خون خطرناک است. پوشیدن سوتین فشرده باید تا مرحله تثبیت جای زخم ادامه داشته باشد تا از کشیدگی بخیه جلوگیری شود.
هرگونه تغییر رنگ شدید یا درد ضربانی نیاز به بررسی بالینی فوری دارد. رعایت این خطوط قرمز تضمین میکند که نتیجه ترمیم از نظر زیبایی و سلامت در سطح مطلوب باقی بماند.

ویژه : کلینیک تخصصی ناخن
درمانهای پزشکی جای بخیه ماموپلاستی
درمانهای پزشکی جای بخیه ماموپلاستی بر پایه دانش ترمیم بافت و بازآفرینی ساختار پوست طراحی شدهاند. در این رویکرد، پزشک با استفاده از فناوریهای نوین لیزری، تزریقهای بیولوژیکی و کرمهای ترمیمی پیشرفته، بافت زخمی را به تدریج جایگزین بافت سالم میکند.
هدف اصلی درمان، کاهش ضخامت اسکار و بازگرداندن بافت پوستی همرنگ و همسطح با سینه است. نوع درمان انتخابی به عمق زخم، رنگ پوست و مدت زمان گذشته از جراحی بستگی دارد. بسیاری از بیماران نتایج قابل توجهی را طی سه تا شش ماه تجربه میکنند، اگر پروتکل درمانی دقیق رعایت شود.
انجام لیزر یا تزریق بدون بررسی بافتی ممکن است آثار عکس ایجاد کند، از اینرو ارزیابی پوست قبل از شروع درمان حیاتی است. ترکیب دو یا سه روش همزمانی، مانند لیزر با میکرونیدلینگ، معمولاً اثربخشی درمان را تا پنجاه درصد افزایش میدهد. مراقبتهای پس از درمان نیز نقش حیاتی در حفظ نتایج و جلوگیری از بازگشت اسکار دارند.
تأثیر لیزر فرکشنال در بهبود اسکار
لیزر فرکشنال CO₂ یکی از اصلیترین روشهای پزشکی در درمان جای بخیه ماموپلاستی است. این لیزر با ایجاد میکروپالسهای حرارتی، بافت آسیبدیده را تبخیر کرده و پوست را به ساخت کلاژن جدید تحریک میکند.
در این فرآیند، آسیب هدفمند به نواحی میکرونی پوست باعث نوسازی سلولی میشود، بدون آنکه به لایههای اطراف زخم آسیب برساند. اغلب بیماران پس از دو تا سه جلسه، شاهد بهبود چشمگیر رنگ و ضخامت اسکار هستند. استفاده از ژلهای ترمیمکننده و ضدآفتاب فیزیکی پس از هر جلسه لیزر ضروری است تا پوست بازسازیشده دچار التهاب نشود.
دستگاههای فرکشنال نسل جدید با قابلیت تنظیم عمق نفوذ، امکان درمان دقیقتری را فراهم کردهاند، بهویژه برای بیمارانی با پوست حساس یا تیرهتر. این روش علاوه بر بهبود زیبایی، خاصیت ارتجاعی پوست سینه را نیز افزایش میدهد و خطوط بخیه را محوتر میکند.
معرفی پمادها و ترکیبات ترمیمی
پمادهای ترمیمی نقش مکمل حیاتی در فرآیند بهبود زخم ماموپلاستی دارند و انتخاب دقیق آنها تأثیر مستقیم بر کیفیت نهایی پوست دارد. ترکیبات حاوی سیلیکون در خط اول درمان قرار دارند، زیرا با ایجاد لایهای شفاف و محافظ، تبخیر رطوبت را کاهش داده و رشد کلاژن منظمتری را تضمین میکنند.
کرمهای حاوی آلانتوئین و ویتامین E در کاهش خشکی و قرمزی زخم مؤثر هستند. پمادهای ترمیمی مبتنی بر عصاره پیاز و آلورا نیز به نرم شدن بافت فیبروتیک کمک میکنند. استفاده روزانه از این ترکیبات، بهویژه پس از اتمام بخیهها و با اجازه پزشک، باعث تسریع بازسازی در سطح اپیدرم میشود.
در موارد زخمهای مقاوم، ترکیبات حاوی پلیپپتید و اسید هیالورونیک میتوانند روند بازسازی سلولی را تقویت کنند. انتخاب برندهای دارای استاندارد دارویی، از بروز حساسیت یا التهاب مجدد جلوگیری میکند. مجموع این ترکیبات با هزینه کمتر از درمان لیزری، نتایج قابل توجهی در کاهش جای بخیه دارد.
گزینه تزریق و میکرونیدلینگ سینه
تزریق و میکرونیدلینگ از درمانهای مکمل و تخصصی برای بازسازی جای بخیههای ماموپلاستی محسوب میشوند. تزریق فیلرهای زیستی مانند PRP یا ترکیبات مزوتراپی با هدف تحریک بازسازی سلولی و فعالسازی فیبروبلاستها انجام میشود. در این روش، غلظت فاکتورهای رشد افزایش یافته و سطح پوست بهطور طبیعی بازسازی میشود.
میکرونیدلینگ نیز با ایجاد سوراخهای میکرونی، کانالهای جذب مواد ترمیمی را باز میکند و جریان خون موضعی را بالا میبرد. تلفیق این دو درمان، میزان تولید کلاژن را چند برابر افزایش داده و ظاهر بخیه را نرمتر و همسطحتر میکند.
معمولاً بین سه تا پنج جلسه درمان با فاصلههای یکماهه لازم است تا پوست به پاسخ کامل برسد. مراقبت دقیق پس از جلسات، شامل استفاده از کرمهای ضدباکتری و پرهیز از نور مستقیم آفتاب است. با رعایت پروتکلهای استاندارد، این روشها یکی از مؤثرترین گزینههای غیرجراحی برای بازسازی پوست سینه هستند.

ویژه : درمان زخم سوختگی
🧭 نحوه پیشگیری از جای زخم سینه
پیشگیری از باقی ماندن جای زخم در ماموپلاستی مستلزم ترکیبی از اقدامات علمی، تغذیهای و رفتاری است که باید از نخستین روزهای پس از عمل آغاز شود. ترمیم موفق وابسته به حفظ رطوبت نسبی پوست، کنترل التهاب و جلوگیری از عفونتهای ثانویه است. رعایت اصول استراحت، مصرف داروهای ضدالتهاب طبق تجویز و پرهیز از کشیدگی بخیه از مهمترین عوامل کاهنده اسکار محسوب میشود. تنظیم تعادل ویتامینهای C و A در بدن نیز به سنتز طبیعی کلاژن کمک میکند.
در بیشتر بیماران با پوست حساس، استفاده از ورقهای سیلیکونی زودهنگام موجب پیشگیری قابل توجه از برجستگی زخم میشود. همچنین نور مستقیم آفتاب در ماههای ابتدایی میتواند باعث تغییر رنگ زخم و افزایش ماندگاری اسکار گردد. بررسی مداوم روند ترمیم توسط پزشک جراح عامل کلیدی پیشگیری از گوشت اضافه و باقی ماندن اثر جای بخیه است. رعایت این جزئیات در مجموع، کیفیت ترمیم و یکنواختی رنگ پوست را تضمین میکند.
مرحله ۱: مراقبت از رطوبت و التهاب پوست
در ۴۸ ساعت نخست پس از جراحی، ناحیه بخیه باید خشک، تمیز و از هرگونه آلودگی محافظت شود. با گاز استریل زخم را تمیز و رطوبت نسبی آن را حفظ کنید. استفاده از کرمهای مرطوبکننده تجویزی، مانع خشکی و ترک پوست میشود. کنترل التهاب با داروهای ضدالتهاب و پرهیز از لمس یا کشش بخیه، پایه اصلی جلوگیری از اسکار است.
مرحله ۲: رعایت رژیم غذایی ترمیمی
از روزهای ابتدایی، مصرف خوراکیهای غنی از ویتامین C (پرتقال، کیوی) و ویتامین A (هویج، زرده تخممرغ) را در برنامه خود بگنجانید. این ویتامینها روند سنتز کلاژن را تقویت کرده و کیفیت بافت ترمیمی را افزایش میدهند. نوشیدن آب کافی و پرهیز از غذاهای فرآوریشده به تسریع بازسازی بافت کمک میکند.
مرحله ۳: استفاده بهموقع از ورق یا ژل سیلیکونی
پس از تأیید جراح، ورقهای سیلیکونی را از هفته دوم استفاده کنید. این محصولات به حفظ رطوبت، کاهش برجستگی و جلوگیری از تشکیل گوشت اضافه کمک میکنند. تماس مستقیم با نور خورشید ممنوع است، زیرا اشعه UV موجب تغییر رنگ زخم و افزایش ماندگاری اسکار میشود.
مرحله ۴: برنامه دقیق استحمام بعد از عمل
تا ۴۸ تا ۷۲ ساعت نخست از تماس مستقیم آب با زخم پرهیز کنید. پس از این زمان، دوش کوتاه و ملایم با آب ولرم مجاز است، اما باید از شویندههای عطردار و جریان شدید آب خودداری شود. خشک کردن پوست تنها با گاز استریل و با ضربات بسیار ملایم انجام گیرد. در بیماران با ترمیم کند، پزشک ممکن است استحمام را تا ۵ روز به تعویق اندازد.
مرحله ۵: انتخاب و استفاده صحیح از سوتین فشاری
از سوتین فشاری پزشکی استاندارد به مدت حداقل ۶ هفته استفاده کنید. این لباس با فشار یکنواخت، تورم را کاهش داده و از کشیدگی بخیه جلوگیری میکند. تنها هنگام دوش گرفتن میتوانید آن را دربیاورید. از مدلهای خیلی تنگ یا فاقد تهویه پرهیز کنید تا خونرسانی مختل نشود.
مرحله ۶: مدیریت رنگ و روشنسازی اسکار
از هفته سوم به بعد، ضدآفتابهای مینرال حاوی زینک یا تیتانیوم را بهصورت منظم روی محل بخیه بزنید. در صورت تغییر رنگ، روشنکنندههای ملایم (حاوی آربوتین یا کوجیک اسید) با نظر پزشک قابل استفادهاند. در مراحل بعدی، لایهبرداری سطحی یا لیزر فرکشنال به تعدیل رنگ و صاف شدن بافت کمک میکند.
مرحله ۷: مراقبت تغذیهای و پوستی درازمدت
پوست خود را با کرمهای پایه سیلیکون مرطوب نگه دارید و از مکملهای حاوی ویتامین E و آنتیاکسیدانها برای کاهش اکسیداسیون رنگدانهها استفاده کنید. در صورت بروز تیرگی موضعی، درمانهای ترکیبی مثل میکرونیدلینگ و مزوتراپی روشنکننده با تجویز پزشک مؤثر خواهد بود.
مرحله ۸: پیگیری منظم و ارزیابی پزشکی
در ویزیتهای دورهای، پزشک روند ترمیم را بررسی و در صورت نیاز درمانهای تکمیلی را پیشنهاد میکند. مراجعه منظم، از تشکیل گوشت اضافه و نامنظمی رنگ بخیه جلوگیری کرده و نتیجه نهایی یکنواختتر و طبیعیتر را تضمین میکند.
جمع بندی
🌸 اجرای دقیق این مراحل، سه محور اصلی رطوبت پوستی، کنترل فشار و پرهیز از نور را پوشش میدهد و امکان دستیابی به پوستی صاف، همرنگ و بدون اسکار پس از ماموپلاستی را فراهم میسازد.

زمان مناسب استحمام بعد از عمل
زمان استحمام پس از ماموپلاستی ارتباط مستقیم با ایمنی بخیه و خشک ماندن زخم دارد. عموماً توصیه میشود بیماران بین ۴۸ تا ۷۲ ساعت نخست از شستوشوی مستقیم ناحیه سینه خودداری کنند تا احتمال باز شدن بخیه یا نفوذ رطوبت کاهش یابد.
پس از این مرحله، دوش کوتاه با آب ولرم مجاز است، اما باید از برخورد مستقیم جریان آب با زخم جلوگیری شود. استفاده از شامپو بدن یا شویندههای عطردار ممنوع است زیرا ممکن است التهاب موضعی ایجاد کنند. خشک کردن پوست باید با گاز استریل و بهآرامی انجام شود، نه با حوله معمولی. پس از استحمام، ناحیه بخیه باید کاملاً خشک بماند و سپس پانسمان تازه گذاشته شود.
در بیماران با زخمهای دیرترمیم، پزشک معمولاً دوره استراحت بدون استحمام را تا پنج روز افزایش میدهد. رعایت دقیق این زمانبندی موجب جلوگیری از عفونت و یکنواختی خطوط اسکار در آینده میشود.
پوشاک فشاری و نقش در ترمیم زخم
پوشاک فشاری پس از ماموپلاستی یکی از ابزارهای فیزیولوژیک کلیدی برای کنترل التهاب و پیشگیری از اسکار برجسته است. سوتینهای فشاری با طراحی خاص باعث کاهش تورم لنفاوی و تثبیت فرم سینه در مرحله ترمیم میشوند.
فشار یکنواخت این لباسها جریان خون مویرگی را تنظیم کرده و از تجمع مایع زیرپوستی جلوگیری میکند. پزشکان توصیه میکنند این نوع لباسها حداقل تا شش هفته پس از عمل بهصورت مداوم و تنها زمان دوش از بدن خارج شوند.
استفاده از پوشاک فشاری غیراستاندارد یا بسیار تنگ میتواند باعث اختلال خونرسانی و تاخیر در ترمیم گردد. پارچههای تنفسپذیر و بدون درز بهترین گزینه برای کاهش اصطکاک روی بخیه هستند.
فراموش نباید کرد که فشار اضافی یا عدم تقارن در لباس فشاری میتواند به تغییر شکل بخیه و ظاهر نهایی سینه آسیب بزند. انطباق کامل با توصیه پزشک، کلید بهرهگیری ایمن از این ابزار درمانی است.
استراتژیهای کاهش رنگ تیره اسکار
تغییر رنگ اسکار یکی از مشکلات رایج پس از ماموپلاستی است که با اقدامات هدفمند میتوان تا حد زیادی از آن پیشگیری کرد. نخستین گام، استفاده منظم از ضدآفتابهای فیزیکی حاوی زینک یا تیتانیوم از هفته سوم بعد از عمل است تا از تحریک ملانین جلوگیری شود.
ترکیبات روشنکننده ملایم مانند آربوتین یا کوجیک اسید تحت نظر پزشک میتوانند رنگ تیره زخم را تعدیل کنند. لایهبرداری سطحی با پیلینگ آنزیمی یا لیزر فرکشنال لطیف نیز در مراحل بعدی ترمیم مورد استفاده قرار میگیرد.
مرطوب نگه داشتن پوست با کرمهای پایه سیلیکون مانع از خشکی و اکسیداسیون رنگدانهها میشود. تغذیه غنی از ویتامین E و آنتیاکسیدانها نقش غیرمستقیم در یکنواختی رنگ پوست ایفا میکند.
در صورت بروز هیپرپیگمانتاسیون موضعی، پزشک از درمانهای ترکیبی مانند میکرونیدلینگ و مزوتراپی روشنکننده بهره میبرد. مدیریت همزمان نور، رطوبت و تغذیه پوستی، سه ضلع اصلی پیشگیری از تیرگی اسکار محسوب میشود.
مقاله مرتبط با درمان جای زخم سینه :
متن انگلیسی
(Scar appearance after breast augmentation depends on incision location skin type and aftercare with most scars maturing over 6 to 12 months First line prevention includes consistent wound hygiene silicone gel or sheets sun protection and gentle massage to modulate collagen Medical treatments for persistent scars include fractional CO2 laser microneedling steroid or PRP injections and targeted topicals to (improve colour and thickness
ترجمه فارسی :
درمانهای پزشکی اسکار مقاوم شامل لیزر CO2 فرکشنال میکرونیدلینگ تزریق کورتون یا PRP و فرآوردههای موضعی هدفمند برای بهبود رنگ و ضخامت است. ظاهر اسکار پس از بزرگ کردن سینه به محل برش نوع پوست و مراقبتهای پس از عمل وابسته است و بیشتر اسکارها طی ۶ تا ۱۲ ماه بالغ میشوند . پیشگیری خط اول شامل رعایت بهداشت زخم استفاده منظم از ژل یا ورقهای سیلیکونی محافظت از آفتاب و ماساژ ملایم برای تنظیم کلاژن است
منبع : dradrianaguzman
سوالات رایج
جای زخم ماموپلاستی معمولاً چه مدت طول میکشد تا محو شود؟
در اغلب بیماران، ترمیم فیزیولوژیک پوست بین ۴ تا ۶ هفته کامل میشود، اما برای محو کامل رنگ صورتی یا قهوهای بخیه معمولاً ۳ ماه زمان لازم است. در اسکارهای مقاوم، درمانهای تکمیلی مانند لیزر CO₂ فرکشنال یا میکرونیدلینگ توصیه میشود.
علت اصلی ایجاد زخم عمقی سینه بعد از جراحی سینه چیست؟
برشهای عمقی در پوست باعث تولید بیشازحد کلاژن میشوند که موجب برجستگی و تغییر رنگ زخم میگردد. عوامل ژنتیکی، کشش بخیه، عفونت و خشکی پوست میتوانند شدت این اسکارها را افزایش دهند.
چه مراقبتهای خانگی برای کاهش جای زخم مؤثرند؟
حفظ تمیزی و خشکی زخم، استفاده از پانسمان استریل، اجتناب از حرکات شدید بازو و پوشیدن سوتین فشاری استاندارد تا حداقل ۶ هفته، مهمترین اقدامات خانگی هستند. مرطوبسازی با کرمهای سیلیکونی نیز نقش کلیدی دارد.
بهترین زمان شروع استفاده از ورق یا ژل سیلیکونی چه زمانی است؟
پس از تأیید جراح و معمولاً از هفته دوم بعد از عمل، میتوان ورق یا ژل سیلیکونی را استفاده کرد. این محصولات رطوبت محل بخیه را حفظ کرده و از تشکیل گوشت اضافه و برجستگی اسکار جلوگیری میکنند.
هزینه درمان جای زخم سینه در تهران چقدر است؟
بسته به روش درمان و مرکز انتخابی، قیمت هر جلسه میتواند بین 0.5 تا 80 میلیون تومان متغیر باشد. بهعنوان نمونه، کلینیک زخم تهران لیزر CO₂ فرکشنال را در محدوده 8 تا 12 میلیون تومان ارائه میدهد.
آیا تابش نور خورشید بر زخم تازه خطر دارد؟
بله، تابش مستقیم نور خورشید به زخم در ماههای اول میتواند باعث تغییر رنگ و افزایش ماندگاری اسکار شود. استفاده از ضدآفتابهای مینرال حاوی زینک یا تیتانیوم از هفته سوم ضروری است.
چه روشهای پزشکی برای اسکارهای مقاوم وجود دارد؟
برای اسکارهایی که با مراقبت خانگی بهبود نیافتهاند، درمانهای تخصصی شامل لیزر CO₂ فرکشنال، میکرونیدلینگ، تزریق PRP یا کورتون و کرمهای ترمیمی هدفمند استفاده میشوند. این روشها به کاهش ضخامت و یکنواختی رنگ کمک میکنند.
منابع : (rbcp) ، (clinichunter) ، (aerolase)